Bệnh nhân bị suy thận mạn giai đoạn cuối thì phải bắt buộc điều trị theo quy trình chạy thận nhân tạo suốt cuộc đời còn lại. Cũng còn nhiều người chưa hiểu được rõ được quy trình chạy thận nhân tạo diễn ra như thế nào trước khi bước vào liệu trình điều trị để duy trì cuộc sống bình thường. Hãy cùng Docosan tìm hiểu về quy trình đó trong bài viết sau đây nhé!
Tóm tắt nội dung
Chỉ định quy trình lọc thận nhân tạo
Thận là một trong những cơ quan quan trọng của cơ thể, có chức năng duy trì cân bằng nội môi và lượng dịch của toàn cơ thể; điều hòa nồng độ các ion thiết yếu và lọc khoáng chất không cần sử dụng từ máu; lọc chất thải từ thức ăn, chất dinh dưỡng dư thừa, thuốc và các chất độc hại; vai trò điều hòa nội tiết quan trọng khi tạo ra các hormone giúp kích thích tủy sống sản sinh hồng cầu, tăng cường sức cứng chắc của xương và điều hòa huyết áp hệ thống.
Các bệnh nhân bị bệnh suy thận mạn tính giai đoạn cuối thì thận không thể thực hiện các chức năng bình thường và đầy đủ, từ đó sẽ gây tổn hại cho sức khỏe người bệnh và thậm chí là tử vong nhanh chóng. Khi đó, các phương pháp điều trị nhân tạo thay thế thận hoặc ghép thận không bị suy là giải pháp giúp bệnh nhân duy trì được cuộc sống bình thường và kéo dài thời gian sống còn.
Có ba phương pháp điều trị thay thế thận cho những người bị bệnh thận giai đoạn cuối, đó là: Chạy thận nhân tạo, lọc màng bụng và ghép thận.
Trong đó, chạy thận nhân tạo là phương pháp điều trị có hiệu quả cố định, thực hiện khả thi và phổ biến nhất cho các trường hợp suy thận cấp tính mức độ nặng và suy thận mạn tính giai đoạn cuối ( đặc biệt khi việc ghép thận đang gặp nhiều khó khăn do nguồn hiến quả thận còn hạn hẹp và chi phí cao). Chạy thận nhân tạo sẽ phát huy tác dụng giúp cải thiện tỷ lệ sống sót, kéo dài tuổi thọ – cũng như nâng cao chất lượng cuộc sống của bệnh nhân.
Quy trình chạy thận nhân tạo theo Bộ y tế
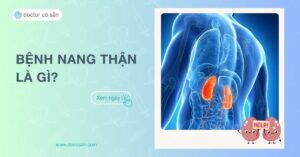
Quy trình chạy thận nhân tạo là quá trình máu được lọc bằng máy chạy thận nhân tạo bên ngoài cơ thể bệnh nhân. Khi thực hiện lọc máu, máu được rút ra từ mạch máu rồi di chuyển qua quả lọc máu của máy chạy thận.
Quả lọc sẽ có tác dụng làm “sạch máu” giống như chức năng của 1 quả thận bình thường, rồi đưa máu quay trở lại cơ thể bệnh nhân qua chính mạch máu trước đó. Quá trình chạy thận cần diễn ra ít nhất 3 đến 4h mỗi lần, ở bệnh nhân nhẹ thì 1 tuần lọc 2 lần, sau đó tăng lên 3 lần/ tuần để duy trì tình trạng bệnh không trở nặng.
Quy trình chuẩn bị
Chuẩn bị cho bệnh nhân chạy thận nhân tạo sẽ kéo dài vài tuần đến vài tháng trước khi áp dụng lần thủ tục chạy thận đầu tiên. Để cho dòng máu dễ dàng đi ra và vào lại mạch máu của cơ thể thì bác sĩ phẫu thuật sẽ tạo ra một ống thông mạch máu. Đây sẽ là nơi máu được lấy ra để lọc máu chạy thận nhân tạo và sau đó đưa máu “sạch” trở lại cơ thể.
Việc phẫu thuật tạo ống thông mạch máu cần có thời gian để chữa lành vết thương trước khi bắt đầu điều trị chạy thận nhân tạo để tránh các biến chứng tại vùng phẫu thuật. Ba loại ống thông mạch máu được sử dụng.
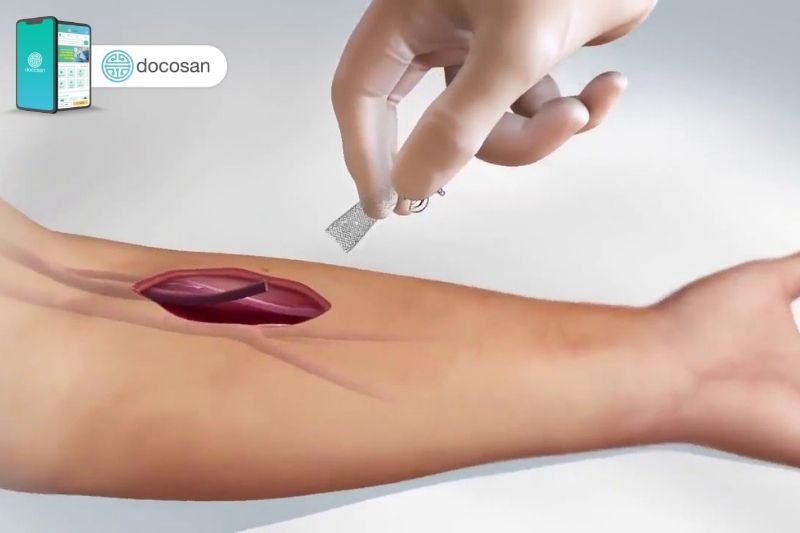
– Lỗ động tĩnh mạch (AV): Phẫu thuật tạo kết nối giữa động mạch và tĩnh mạch, thường là ở cánh tay không thuận, đến đùi và vùng cổ bệnh nhân.
– AV ghép: Nếu các mạch máu là quá nhỏ để tạo thành lỗ rò AV, thay vì tạo ra đường dẫn giữa động mạch và tĩnh mạch, bác sĩ phẫu thuật sẽ sử dụng thêm một ống bằng chất liệu linh hoạt tổng hợp, nên được gọi là ghép.
– Ống thông tĩnh mạch trung ương: Nếu cần chạy thận cấp cứu để cứu mạng bệnh nhân, bác sĩ phẫu thuật có thể chèn ống thông tạm thời vào một tĩnh mạch lớn ở cổ hoặc gần háng.
Quy trình lọc máu
Trong quá trình lọc máu, sẽ có 2 cây kim được đưa vào cánh tay thông qua ống thông đã được phẫu thuật trước đó và cố định để an toàn khi thực hiện lọc máu. Mỗi kim được gắn vào một ống nhựa dẻo để dẫn máu kết nối với máy tính được gọi là dialyzer. Thông qua ống thứ 1, máy lọc máu sẽ tiến hành loại bỏ chất thải và dịch không cần thiết khỏi máu người bệnh vào một chất tẩy rửa được gọi là dialysate. Máu được lọc sẽ trở lại cơ thể qua ống thứ 2 nối với ống thông trước đó đã lấy máu đi ra ngoài.
Chạy thận nhân tạo có thể tiềm ẩn nguy cơ gây chuột rút cơ bắp ở bụng, lưng và buồn nôn khi nhiều dịch dư thừa được lấy ra từ cơ thể. Đặc biệt hơn là huyết áp và nhịp tim có thể dao động vì lượng dịch trong máu được rút ra từ cơ thể, nên huyết áp mạch máu và nhịp tim của sẽ được kiểm tra sát trong thời gian điều trị.
Theo dõi quy trình lọc thận nhân tạo
Quy trình lọc thận nhân tạo giúp ích cho người bệnh suy thận nhưng đồng thời cũng tiềm ẩn các tác dụng phụ không mong muốn khi rút máu ra khỏi cơ thể, nên các theo dõi các chỉ số.
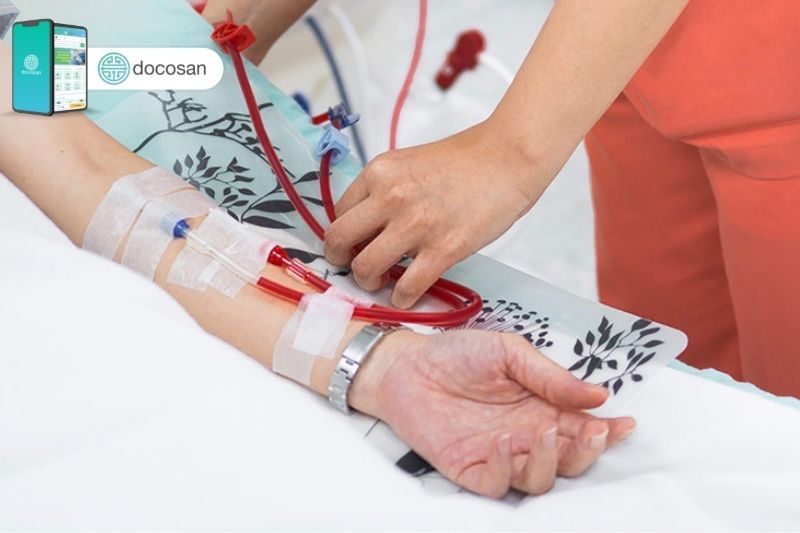
- Sau khi chạy thận nhân tạo: Huyết áp, mạch đập ở các tư thế đứng, nằm; Các dấu hiệu của cao hoặc tụt huyết áp; Cân nặng của bệnh nhân,…
- Sau khi lọc máu, người bệnh không được ngủ gối đầu tay vì tăng nguy cơ tắc nghẽn mạch máu, phát sinh các cục máu đông có thể xảy ra nhiễm trùng.
- Các tai biến có thể xảy ra trong và sau khi chạy thận nhân tạo bao gồm: Tụt huyết áp tư thể, chuột rút, buồn nôn, nôn, đau đầu, sốt, rét run, tắc mạch do khí, các biến chứng do thủ thuật phẫu thuật,…
Trên đây, Docosan giới thiệu quy trình chạy thận nhân tạo đang được áp dụng phổ biến dành cho bệnh nhân suy thận mạn giai đoạn cuối. Người bệnh và thân nhân nên hiểu rõ để có sự chuẩn bị tốt hơn khi thực hiện liệu trình điều trị suốt đời này. Nhưng cũng có một lời khuyên dành cho những người bệnh là tìm gặp bác sĩ chuyên khoa thận – tiết niệu để được sự tư vấn về các phương pháp cũng như quy trình chạy thận nhân tạo.
Bài viết được tham khảo từ bác sĩ và các nguồn tư liệu đáng tin cậy trong và ngoài nước. Tuy nhiên, Docosan Team khuyến khích bệnh nhân hãy tìm và đặt lịch hẹn với bác sĩ có chuyên môn để điều trị.