Trong một đời người, cứ 1 trong 6 người sẽ bị một lần gặp phải tai biến mạch máu não (Đột quỵ não). Tai biến mạch máu não là bệnh lý gây tử vong đứng top 10 thế giới theo thống kê hàng năm của Tổ chức Y tế Thế giới WHO.
Bệnh tai biến mạch máu nào có thể chữa được nhưng hiệu quả điều trị phụ thuộc vào 3 yếu tố: mức độ nghiêm trọng, thời gian cấp cứu và phương pháp điều trị. Bệnh nhân tai biến mạch máu não nếu không được cấp cứu đúng cách và kịp thời sẽ có thể để lại những biến chứng nghiêm trọng cho cơ thể, trong trường hợp xấu nhất có thể dẫn đến tử vong.
Hãy kiểm tra nếu nghi ngờ ai đó bị tai biến mạch máu não bằng kiểm tra FAST (nhanh). Nên khám bệnh định kỳ phát hiện sớm các yếu tố nguy cơ của đột quỵ não để có biện pháp phòng bệnh hiệu quả.
Tóm tắt nội dung
- 1 1. Tai biến mạch máu não là gì?
- 2 2. Tai biến mạch máu não có mấy loại?
- 3 3. Nguyên nhân tai biến mạch máu não?
- 4 4. Di chứng tai biến mạch máu não
- 5 5. Triệu chứng tai biến mạch máu não
- 6 6. Chẩn đoán tai biến mạch máu não
- 7 7. Phác đồ điều trị tai biến mạch máu não.
- 8 8. Chăm sóc và phục hồi chức năng sau tai biến mạch máu não
- 9 9. Phòng ngừa tai biến mạch máu não tái phát
- 10 10. Các bác sĩ khám và điều trị tai biến mạch máu não
1. Tai biến mạch máu não là gì?
Tai biến mạch máu não là một bệnh lý của não, xảy ra đột ngột bởi sự rối loạn các chức năng thần kinh thường khu trú hoặc lan toả do tổn thương mạch máu não không do chấn thương tồn tại quá 24 giờ và để lại di chứng, hoặc có thể tử vong trong vòng 24 giờ.
Đột quỵ não là một trong những bệnh lý tạo ra gánh nặng cho gia đình, xã hội vì chi phí điều trị rất cao và tỷ lệ tàn phế rất nặng. Tuy nhiên, đột quỵ não là một bệnh có thể phòng bệnh được khi chúng ta phát hiện và điều trị sớm các yếu tố nguy cơ của bệnh như tăng huyết áp, rối loạn lipid máu, đái tháo đường, các bệnh lý tim mạch dễ tạo cục tắc như rung nhĩ loạn nhịp hoàn toàn…
Vì vậy đối với những người cao tuổi nên khám bệnh định kỳ, sức khoẻ tổng quát phát hiện sớm các yếu tố nguy cơ của đột quỵ não để có biện pháp phòng bệnh hiệu quả theo đúng phương châm “phòng bệnh hơn chữa bệnh’’. Một khi đột quỵ đã xảy ra, bệnh nhân cần được nhanh chóng đến bệnh viện vào các đơn vị (trung tâm) đột quỵ để điều trị kịp thời giảm tỷ lệ tử vong, tàn phế.
2. Tai biến mạch máu não có mấy loại?
Tai biến mạch máu não có 2 loại (thể) chính đó là nhồi máu não và xuất huyết não:
- Nhồi máu não: chiếm khoảng 85% các trường hợp tai biến mạch máu não, do một hoặc nhiều mạch máu não bị tắc khiến cho bệnh nhân có biểu hiện liệt nửa người đột ngột, liệt mặt, nói khó. Bệnh nhân đau đầu ít hoặc không đau, thường không có rối loạn ý thức, bệnh nhân vẫn tỉnh táo.
- Xuất huyết não (chảy máu não): chiếm khoảng 15% các trường hợp tai biến mạch máu não, do một hoặc nhiều mạch máu não bị vỡ khiến cho bệnh nhân liệt nửa người đột ngột kèm theo đau đầu dữ dội, buồn nôn và nôn, rối loạn ý thức nặng nề và có các biểu hiện của hội chứng màng não (đau đầu, nôn vọt, táo bón, gáy cứng, sợ ánh sáng,…)
3. Nguyên nhân tai biến mạch máu não?
Tai biến mạch máu não xảy ra do nhiều nguyên nhân:
- Tăng huyết áp
- Hàm lượng mỡ máu cao
- Đái tháo đường
- Hút thuốc lá
- Vỡ túi phình của động mạch não
- Dị dạng một số động mạch hoặc tĩnh mạch
- Xảy ra hiện tượng rối loạn đông máu, rối loạn cầm máu trong cơ thể.
- Chảy máu bên trong ổ nhồi máu não gây ra tai biến mạch máu não.
- Chảy máu não không rõ nguyên nhân.

4. Di chứng tai biến mạch máu não
Theo Hiệp Hội Đột Quỵ Quốc Gia Hoa Kỳ, bệnh tai biến mạch máu não để lại các di chứng nặng nề.
- 10% người qua được cơn đột quỵ sẽ hồi phục gần như hoàn toàn.
- 25% số bệnh nhân hồi phục với tình trạng tàn tật nhẹ như liệt cơ, mất khả năng phối hợp vận động, yếu cơ, run tay chân, khó nói, khó nuốt, mất tiếng.
- 40% gặp phải tình trạng tàn tật vừa phải đến nghiêm trọng đòi hỏi phải chăm sóc đặc biệt.
- 10% cần được chăm sóc ở trung tâm chăm sóc cho người tàn tật.
- 15% bệnh nhân tử vong sau đột quỵ.
5. Triệu chứng tai biến mạch máu não
5.1. Triệu chứng lâm sàng chung của đột qụy não
- Dựa vào tiền sử bệnh: bệnh nhân có các yếu tố nguy cơ về bệnh nền như tăng huyết áp, vữa xơ động mạch, đái tháo đường, hẹp van 2 lá, loạn nhịp hoàn toàn, lạnh đột ngột, căng thẳng tâm lý, sau uống rượu bia…
- Dự vào tiền triệu: mệt mỏi, choáng váng, hay đau đầu âm ỉ.
- Khởi phát: (1) Đột ngột đối với chảy máu não, tắc mạch não và chảy máu dưới nhệ; (2) Cấp tính tăng dần từng nấc đối với huyết khối động mạch não.
5.2.Triệu chứng sớm báo hiệu tai biến mạch máu não
Các triệu chứng của tai biến mạch máu não thường xuất hiện đột ngột, thậm chí không nặng nhưng có thể ngày càng trở lên nghiêm trọng hơn. Triệu chứng thường gặp là:
- Đột ngột bị tê, yếu, mất cảm giác ở mặt, tay hoặc chân, khu trú ở một bên cơ thể.
- Đột ngột gặp trở ngại trong việc đi lại, giữ thăng bằng hoặc mất khả năng phối hợp của cơ thể.
- Đột ngột nói khó, ngọng, ăn bị nuốt khó, uống đồ lỏng bị sặc.
- Đột ngột đau đầu dữ dội mà không có nguyên nhân.
- Đột ngột lơ mơ, rối loạn ý thức, rối loạn tâm thần (kích động, trầm cảm), rồi loạn cơ vòng ( đại tiểu tiện không tự chủ).
- Dây thần kinh VII bị liệt nên có dấu hiệu méo miệng, Dây thần kinh III, VI, VII có thể bị thương tổn dẫn đến dấu lác mắt hay sụp mi
- Huyết áp tăng trên 180/110mmHg, mạch đập nhanh.
- Hội chứng màng não.
- Khi có dấu hiệu chảy máu não thì tình trạng rối loạn hô hấp có thể diễn ra.
Hãy kiểm tra nếu nghi ngờ ai đó bị tai biến mạch máu não bằng kiểm tra FAST (nhanh):
- Face (mặt): Nếu yêu cầu bệnh nhân cười hoặc nhe răng, một bên mặt không thể cử động được, lệch, méo về bên còn lại.
- Arm (tay): Khi yêu cầu bệnh nhân giơ hai tay lên, cánh tay một bên sẽ có biểu hiện yếu hơn bên còn lại.
- Speech (lời nói): Người bệnh khó nói, dùng từ không thích hợp hoặc câm lặng.
- Time (thời gian): Nếu kiểm tra thấy nghi ngờ bệnh nhân có các biểu hiện của nhồi máu não thì nên gọi cấp cứu 115 ngay và ghi nhớ thời gian triệu chứng bắt đầu xuất hiện. Nên nhớ thời gian là yếu tố quan trọng quyết định đến sự an toàn của người bệnh.
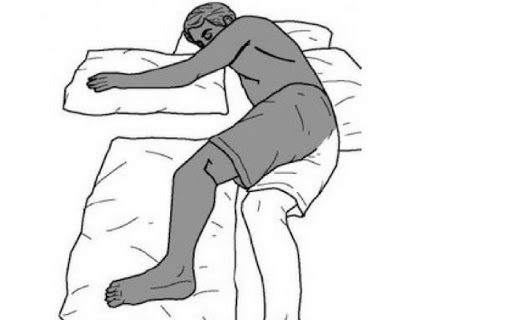
Lưu ý: để bệnh nhân nằm nghiêng trên mặt phẳng an toàn, làm sạch đờm dãi. Gọi xe cấp cứu ngay lập tức, vận chuyển bệnh nhân bằng xe cấp cứu đến bệnh viện gần nhất có đủ điều kiện điều trị. Không tự ý cho bệnh nhân dùng bất kỳ loại thuốc nào.
6. Chẩn đoán tai biến mạch máu não
Đầu tiên, bác sĩ chuyên khoa sẽ khai thác tiền sử trước đây có tăng huyết áp, bị đái tháo đường, uống rượu bia, hút thuốc lá, bị bệnh tim mạch… hay không.
- Thăm khám những triệu chứng lâm sàng của tai biến mạch máu não như trên
- Thực hiện một số xét nghiệm cận lâm sàng để kiểm tra như xét nghiệm dịch não tủy, chụp cắt lớp vi tính sọ não, chụp cổng hưởng từ, chụp mạch máu não, đo điện tim, siêu âm tim, siêu âm Doppler…
7. Phác đồ điều trị tai biến mạch máu não.
7.1. Xử trí chung
- Hồi sức cấp cứu theo quy trình cấp cứu ngưng hô hấp & tuần hoàn ABC
- Đảm bảo đường thở và thông khí
- Tư thế nằm nghiêng an toàn
- Đặt canuyl miệng, hút đờm dãi
- Đặt nội khí quản: khi đờm dãi ứ đọng, glasgow dưới 8 điểm
7.2. Xử trí theo loại tai biến mạch máu não
a. Chảy máu não và chảy máu dưới nhện
- Dùng các thuốc có tác dụng đến quá trình đông – cầm máu như: transanmin 0,25g x 2 – 4 ống, tiêm tĩnh mạch sáng/chiều để chống tan cục máu đông dễ gây chảy máu thứ phát từ ngày thứ 2 đến ngày thứ 7.
- Nếu chảy máu dưới nhện hay chảy máu não lớn có tràn máu não thất: Nimotop 10mg/50ml truyền tĩnh mạch bằng bơm tiêm điện đề phòng co mạch, gây nhồi máu não thứ phát, có thể dùng 2 lần một ngày (cần chú ý theo dõi hạ huyết áp). Sau 5 – 7 ngày tùy tình trạng bệnh nhân mà chuyển thuốc uống nimotop 30mg liều từ 6 – 8 viên/ngày chia 4 lần cách nhau 2 – 3 giờ
- Phẫu thuật lấy ổ máu tụ ở bán cầu khi khối máu tụ lớn khoảng > 60ml có hiệu ứng choán chỗ, rối loạn ý thức tăng dần; nếu chảy máu ở tiểu não có đường kính khối máu tụ lớn > 3cm: phải đề phòng tụt kẹt não; nên mời các nhà phẫu thuật thần kinh hội chẩn để quyết định điều trị phẫu thuật.
- Tìm nguyên nhân của chảy máu não, nhất là chảy máu não do vỡ phình mạch, vỡ dị dạng động – tĩnh mạch: cần phải chụp mạch não và tiến hành can thiệp nội mạch, nút lò xo kim loại trong phình mạch, bơm chất gây tắc vào khối dị dạng động – tĩnh mạch đến khi tắc nhánh động mạch nuôi (có khi phải làm lần 2, lần 3, nhưng khó gây tắc hoàn toàn, giá thành đắt) hoặc tia xạ khi khối dị dạng động-tĩnh mạch nhỏ (có đường kính 2-3 cm), sau 2 năm mới hết nguy cơ chảy máu.
b. Điều trị nhồi máu não: Các biện pháp nhằm phục hồi tuần hoàn não bị tắc:
Thuốc điều trị tiêu cục máu đông: thúc đẩy quá trình biến đổi plasminnogen thành plasmin để phân hủy fibrin và các protein đông huyết tương khác làm tiêu cục huyết khối như:
- Chất hoạt hóa plasminogen mô tái tổ hợp (rtPA): cần nắm vững chỉ định và chống chỉ định của thuốc. Cửa sổ điều trị thiếu máu não cấp chỉ áp dụng từ 3 giờ đến 4,5 giờ đầu sau khởi phát đột qụy và phải theo dõi chặt chẽ các biến chứng đặc biệt là biến chứng chảy máu thứ phát (tỷ lệ 1/16). Liều dùng đường tĩnh mạch từ 0,7 đến 0,9mg/kg thể trọng, tối đa 90mg; 10% tiêm tĩnh mạch nhanh trong vòng 1 phút, còn lại truyền tĩnh mạch bằng bơm tiêm điện trong vòng 60 phút. Chú ý phải loại trừ chắc chắn chảy máu não và phải thực hiện ở các cơ sở chuyên khoa đột qụy có kinh nghiệm kết hợp với hồi sức tích cực đề phòng biến chứng chảy máu.
- Thuốc chống huyết khối, nhồi máu cơ tim, đột quỵ streptokinase, urokinase. Tuy nhiên, hiện nay các loại thuốc này ít được sử dụng vì tai biến chảy máu nhiều trong khi tác dụng thường giới hạn ở vị trí tiêm, quy trình theo dõi phức tạp.
Thuốc chống kết tập tiểu cầu: aspirin 50-325mg/ngày là thuốc được dùng chủ yếu. Có thể thay thế bằng clopidogrel 75mg/ngày khi dị ứng aspirin hay viêm, loét dạ dày, hành tá tràng. Bệnh nhân cũng có thể dùng viên kết hợp aspirin và dipyridamol hay cilostazon.
Thuốc điều trị chống đông: làm giảm sự tạo thành thrombin và giảm cục máu đông giàu fibrin như heparin trọng lượng phân tử thấp. Nó làm giảm tỷ lệ tái phát nhồi máu não nhưng lại làm tăng nguy cơ chảy máu não, vì vậy chỉ định dùng heparin thường quy trong giai đoạn cấp nhồi máu não, nhưng cần cân nhắc kỹ. Hoặc dự phòng bằng warfarin, lovenox.
- Thuốc kháng vitamin K: Warfarin và các thuốc kháng vitamin K khác là các thuốc kháng đông đầu tiên được sử dụng ở bệnh nhân rung nhĩ. Liệu pháp kháng vitamin K giảm 2/3 nguy cơ đột quỵ và 1/4 tử vong so với nhóm chứng (aspirin hoặc không điều trị). Kháng vitamin K đã được sử dụng ở nhiều bệnh nhân trên khắp thế giới với kết quả tốt. Mặc dù có những hạn chế là cửa sổ điều trị hẹp, cần theo dõi thường xuyên và điều chỉnh liều nhưng kháng vitamin K với thời gian trong ngưỡng điều trị đầy đủ sẽ phòng ngừa hiệu quả đột quỵ ở bệnh nhân rung nhĩ.
- Thuốc kháng đông đường uống không phải kháng vitamin K (NOAC) gồm thuốc ức chế trực tiếp thrombin (dabigatran) và ức chế yếu tố Xa (apixaban, edoxaban và rivaroxaban) là những thuốc thay thế thích hợp cho kháng vitamin K trong phòng ngừa đột quỵ ở bệnh nhân rung nhĩ. Điều trị kháng đông đường uống dài hạn với kháng vitamin K hoặc NOAC mang lại lợi ích ở bệnh nhân rung nhĩ sống sót sau đột quỵ. NOAC có vẻ mang lại kết quả tốt hơn chủ yếu do ít gây đột quỵ xuất huyết não hơn.
Lấy cục máu đông qua phương pháp can thiệp nội mạch: Sau khi phát hiện chỗ tắc mạch não qua chụp mạch não bằng chụp mạch não số hóa xóa nền đưa dụng cụ vừa chọc vừa hút cục máu đông ra ngoài (máy hút, ống thông). Ưu điểm của phương pháp này là cửa sổ điều trị trong vòng 8 giờ sau đột qụy, nhưng chi phí còn cao.
Các thuốc bảo vệ và dinh dưỡng tế bào thần kinh có tác dụng kéo dài cửa sổ điều trị giúp cho quá trình dinh dưỡng, chuyển hóa, hồi phục các tế bào thần kinh ở vùng bán ảnh tốt hơn. Thuốc có nhiều loại:
- Nguồn gốc hoá học như duxil, nootropin, cavinton, stugeron.
- Thuốc có nguồn gốc thực vật: tanakan, gingko biloba…
- Thuốc thuộc nhóm citicolin giúp tái tạo tế bào thần kinh thông qua việc tổng hợp photpholipid màng tế bào và tổng hợp acetylcholin (là chất tăng dẫn truyền thần kinh).
- Chất có nguồn gốc sinh học để tăng trưởng và dinh dưỡng tế bào thần kinh (như Cerebrolysin) có tác dụng tương tự như yếu tố tăng trưởng thần kinh được chỉ định trong các giai đoạn của thiếu máu não cục bộ và chấn thương sọ não càng sớm càng tốt.
- Liệu pháp vật lý như cho bệnh nhân nằm trong buồng oxy cao áp có tác dụng phục hồi tốt.
7.3. Điều trị kèm theo
Điều trị tăng huyết áp (HA):
- 80% bệnh nhân đột quỵ có tăng huyết áp và thường giảm dần trong 24 – 48 giờ kể từ khi bị đột quỵ. Hầu hết tăng huyết áp là do đáp ứng sinh lý với tổn thương não ± tăng huyết áp có từ trước. Bên cạnh đó có tăng huyết áp phản ứng: cầu bàng quang, đau, giảm oxy, tăng áp lực nội sọ.
- Hầu hết bệnh nhân giảm huyết áp trong vòng những giờ đầu sau đột quỵ và không cần điều trị gì đặc hiệu, huyết áp sẽ giảm tự nhiên khi bệnh nhân ở trong phòng yên tĩnh, nghĩ ngơi, bàng quang rỗng, đau được kiểm soát, điều trị tăng áp lực nội sọ có thể giảm huyết áp.
- Điều trị tăng huyết áp trong nhồi máu não: Theo khuyến cáo AHA (American Heart Asociation): Chỉ nên hạ HA ≈ 20% khi HA tâm trương > 140mmHg hoặc HA tâm thu > 220mmHg. Nếu điều trị tiêu sợi huyết: duy trì HA < 180/110mmHg.
- Giảm hoặc hạn chế tiến triển thể tích máu tụ: 35-40% khối máu tụ to ra trong 3-6 giờ khởi phát, Tăng thể tích máu tụ kéo theo tăng tàn phế và tử vong. Phù não quanh khối máu tụ thường trong vòng 48 giờ đầu. Vì vậy biện pháp quan trọng nhất để giảm tăng thể tích máu tụ là làm giảm huyết áp động mạch. Đích huyết áp 140-150 mmHg (theo Guideline của AHA/ASA 2010).
Điều trị tăng huyết áp trong xuất huyết dưới nhện
- Dùng Nimodipine để ngăn ngừa co thắt mạch.
- Nhưng, Nimodipine làm hạ HA.
- Dùng liều ngắt quãng tùy theo HA: HA tâm thu > 140: 60mg mỗi 6 giờ, HA tâm thu 120-140: 30mg mỗi 6 giờ, HA tâm thu < 120: không dùng
Điều trị dự phòng cấp hai đối với tai biến mach não
- Đối với nhồi máu não: Aspegic hoặc Sintrom
- Dự phòng cấp hai chung cho tất cả các loại đột quỵ não: Kiểm soát huyết áp: theo JNC VII, Kiểm soát đường máu, Kiểm soát mỡ máu, Kiểm soát các yếu tố nguy cơ khác.
Điều trị các nhiễm khuẩn thứ phát.
8. Chăm sóc và phục hồi chức năng sau tai biến mạch máu não
- Chăm sóc da và niêm mạc nhằm đề phòng tình trạng loét các điểm tỳ như gót chân, mông, vai, gáy…
- Chống teo cơ cứng khớp: bệnh nhân đột qụy cần vận động sớm trong vòng 24 giờ đầu đến 3 ngày sau khởi bệnh để chống teo cơ cứng khớp và chống ảnh hưởng chức nằn đại tiểu tiện, chức năng tiêu hoá, giảm nguy cơ huyết khối tĩnh mạch. Tránh để bênh nhân nằm nghiêng quá lâu về bên liệt tuy nhiên phải chú ý tùy tình trạng bệnh nhân, đề phòng tụt huyết áp thế đứng do giảm lưu lượng máu não.
9. Phòng ngừa tai biến mạch máu não tái phát
- Thay đổi nếp sống: Cai thuốc lá triệt để vì hút thuốc làm nguy cơ đột quỵ và bệnh mạch vành tăng, nhất là ở những người hút trên 40 điếu mỗi ngày, bỏ uống rượu, chống béo phì, đi bộ mỗi ngày ít nhất 30 phút, có thể đạp xe 30 phút một ngày và luyện tập 5 ngày một tuần cũng rất hữu ích, duy trì giấc ngủ 7h mỗi ngày.
- Chế độ ăn uống: Người bệnh tai biến mạch máu não nên ăn một chế độ dinh dưỡng giàu vitamin, khoáng chất, hạn chế ăn quá nhiều chất béo, kiểm soát cân nặng, ngăn tình trạng béo phì. Thực hiện chế độ ăn muối và kali hợp lý: Ăn mặn làm tăng huyết áp. Mức độ ăn kiêng được khuyến cáo chung là không quá 6g muối ăn mỗi ngày. Nên bổ sung kali bằng ăn thêm hoa quả và rau tươi. Giữ trọng lượng cơ thể trong giới hạn.
- Kiểm soát huyết áp: Chống tăng huyết áp bằng các thuốc ức chế men chuyển, ức chế calci, lợi tiểu…Mục tiêu điều trị nhằm đạt trị số huyết áp dưới 140/90mmHg để làm giảm các biến chứng về tim mạch, thận. Sử dụng thuốc hạ huyết áp đều đặn và đúng cách theo hướng dẫn của thầy thuốc.
- Điều trị rối loạn lipid máu: Điều trị rối loạn lipid máu: Điều trị bằng thuốc phải kết hợp với liệu pháp thay đổi lối sống nhằm điều chỉnh rối loạn lipid máu, trong đó đặc biệt làm giảm cholesterol. Những người trên 45 tuổi cần được kiểm tra lipid máu định kỳ 6-12 tháng/lần. Chống tăng lipid máu bằng các thuốc nhóm statin.
- Đối với bệnh nhân rung nhĩ: Sử dụng thuốc chống đông hiệu quả hơn thuốc chống kết tập tiểu cầu. Khai thông chỗ hẹp động mạch cảnh khi tỷ lệ hẹp >75%: mổ, đặt stent.
Đột quỵ não (tai biến mạch máu não) là một trong những bệnh lý tạo ra gánh nặng cho gia đình, xã hội vì chi phí điều trị rất cao và tỷ lệ tàn phế rất nặng. Tuy nhiên, đột quỵ não là một bệnh có thể phòng bệnh được khi chúng ta phát hiện và điều trị sớm các yếu tố nguy cơ của bệnh như tăng huyết áp, rối loạn lipid máu, đái tháo đường, các bệnh lý tim mạch dễ tạo cục tắc như rung nhĩ loạn nhịp hoàn toàn…Vì vậy đối với những người cao tuổi nên khám bệnh định kỳ phát hiện sớm các yếu tố nguy cơ của đột quỵ não để có biện pháp phòng bệnh hiệu quả theo đúng phương châm “phòng bệnh hơn chữa bệnh’’. Một khi đột quỵ đã xảy ra, bệnh nhân cần được nhanh chóng đến bệnh viện vào các đơn vị (trung tâm) đột quỵ để điều trị kịp thời giảm tỷ lệ tử vong, tàn phế.
10. Các bác sĩ khám và điều trị tai biến mạch máu não
Bạn có thể tham khảo 07 bác sĩ tim mạch giỏi tại TP. HCM hoặc 05 phòng khám tim mạch uy tín tại TP. HCM, trong đó nổi bật:
- Bác sĩ Phạm Xuân Hậu – đang làm việc tại Phòng Khám Tim mạch OCA tại Phan Văn Trị, Quận Bình Thạnh.
- Lương y Nguyễn Công Đức nguyên giảng viên Khoa Y học cổ truyền tại trường Đại học Y Dược TP. HCM – Đang làm việc tại Phòng Chẩn Trị Y Học Cổ Truyền – An Phú, Quận 2.